肾移植患者更容易感染常见的、通常无害的细菌

这是一种普遍存在于土壤和水中的细菌,很少引起疾病,但研究人员说,一项关于肾移植患者诺卡菌感染的新全国综述显示,当它发生时,最常见的是导致肺炎和脑脓肿,并提醒他们的医生保持注意。
诺卡菌被称为一种“机会主义”病原体,因为它不会让我们大多数人生病,但会让那些免疫反应受损的人生病,比如患有糖尿病的患者器官移植乔治亚医学院的传染病医生、奥古斯塔查理·诺伍德退伍军人事务医疗中心感染控制和流行病学主任斯蒂芬妮·贝尔博士说,或癌症治疗的人更容易受到伤害。
“肾移植患者面临各种感染的风险,”MCG和奥古斯塔大学卫生系统的肾病学家桑迪普·帕达拉博士说。
虽然免疫抑制药物的剂量和选择经常进行调整,但只要移植器官存在,就必须服用这些药物的某些组合,以防止免疫系统攻击被移植的肾脏,而且这些药物服用的时间越长,死亡率就越高感染帕达拉说。
为了研究易损性的增加如何影响这些患者患诺卡菌病的风险,研究人员使用了美国肾脏数据系统,这是一个收集、分析和分发该国终末期肾脏疾病信息的国家数据库,研究了2001年至2011年的203,233名肾移植患者。
这项研究发表在调查医学杂志,他们寻找了被诊断为诺卡菌病的患者,感染后的肾衰竭,以及人口统计学和风险因素.
他们发现,657名患者(不到总数的1%,准确为0.32%)被诊断为诺卡菌感染,这一比例低于之前规模较小的研究。
通讯作者Baer说:“年龄较大、有脑脓肿或使用特定免疫抑制剂最终会导致这些患者发生移植排斥反应的风险更高。”
受感染的患者年龄一般在65岁及以上,有移植排斥和/或失败史,肾脏来自更常见的已故供体而非活体供体。例如,根据器官共享联合网络(United Network for Organ Sharing)的数据,2020年,有33310例死亡捐赠者移植,而活体捐赠者移植有5726例。
那些感染者也接受了一些常见的免疫抑制药物,如环孢素和他克莫司。研究人员报告说,那些接受抗胸腺细胞球蛋白药物治疗的人,这种药物可以降低免疫系统驱动因子T细胞的作用,以及那些因诺卡氏菌感染而出现脑脓肿的人,他们移植的器官最有可能失败。
据统计,近43%的移植患者经历了移植器官的衰竭,而诺卡菌感染的比例则跃升至67%。
他们写道,令人惊讶的是,那些有移植器官衰竭或排斥史的人(这是许多诺卡菌病患者的一个因素)移植器官衰竭的风险实际上降低了,因为他们以前的麻烦引起了患者和医生的高度关注。
他们说,他们的分析是国内第一个观察诺卡菌感染患者移植失败风险因素的大型研究,这些发现为加强这些患者诺卡菌感染的早期识别和靶向治疗提供了新的信息。
Baer说:不要忘记对这些患者进行诺卡菌筛查,特别是如果他们同时患有肺炎和脑脓肿。
贝尔说:“如果它们对常规抗生素没有反应,那么你就必须开始寻找不寻常的东西。”
他们可以先在血液中寻找细菌,但当典型症状不存在时,他们可能还需要进行更具侵入性的支气管肺泡灌洗,本质上是一种肺部冲洗,通常用于寻找细菌性肺炎中的细菌罪魁祸首,从而收集样本进行测试或进行实际的肺活检。
血液培养是常规移植帕达拉指出,诺卡菌可能存在于肺部,而不会出现在血液中。他说,只有当更常见的细菌没有被发现时,诺卡菌才会引起注意。
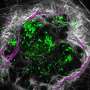
“这是一种很难诊断和治疗的有机体,因为它是一种高级细菌;它比大多数细菌更复杂,”贝尔说。“它只喜欢感染身体的特定部位,比如肺部和大脑,你必须使用特殊的染色剂才能看到它。”
她说,另一个主要问题是诺卡菌只对特定的抗生素有反应,其中一些抗生素对肾脏有毒,这是他们研究这种细菌对这些患者影响的主要原因。
贝尔指出,诺卡菌可能被误诊为放线菌,放线菌是在土壤中发现的另一种细菌,它实际上对土壤生态很重要,喜欢像口腔内部一样的粘膜表面。事实上,Baer指出,两种感染都使用了相同的诊断代码,所以他们也观察了症状,试图将注意力集中在诺卡氏菌上,这可能意味着一些诺卡氏菌病例无意中被排除在研究之外,在这个队列中实际报告的数字可能更高,Baer说。
当感染患者被确定后,像Baer这样的传染病专家与像Padala这样的肾病学家密切合作,以找到管理他/她的护理的最佳策略。
贝尔公司之所以注意到诺卡氏菌,是因为一名病人的肺部怀疑有这种细菌,但他们在他的痰中没有检测到。感染最终进入了血液,在那里它很容易被诊断出来。他们能够清除细菌感染,但他最终死于其他并发症。
研究人员说,需要更多的研究来检查感染何时发生,并确定预防感染及其后果的预防策略。
根据美国疾病控制与预防中心(Centers for Disease Control and Prevention)的说法,人们可能会因为吸入灰尘或手指割伤时挖土而感染诺卡氏菌。这种细菌也可以出现在医疗设备上,并进入手术伤口,例如,在手术后。
美国疾病控制与预防中心说,大脑是弥散性感染最常见的部位,这意味着它已经在体内扩散,高达44%的大脑或脊髓感染患者死亡。就像一个虚弱的免疫系统会增加感染的风险,也会增加感染死亡的风险,疾病控制与预防中心说。贝尔说,在他们研究的600多人中,只有不到10人死亡。
进一步探索